Luận án Kết quả phẫu thuật dính khớp sọ đơn thuần ở trẻ em
Cấu trúc hộp sọ ở trẻ em được cấu tạo bởi 2 xương trán, 2 xương đính, 2 xương
thái dương, 1 xương chẩm. Các xương này là những xương dẹt không dính liền với
nhau mà nối với nhau bởi các đường khớp sọ (hình 1.1). Điều này đảm bảo cho hộp
sọ có khả năng thay đổi hình dáng và kích thước khi đi qua vùng tiểu khung của mẹ
trong lúc chuyển dạ được dễ dàng
Bạn đang xem 20 trang mẫu của tài liệu "Luận án Kết quả phẫu thuật dính khớp sọ đơn thuần ở trẻ em", để tải tài liệu gốc về máy hãy click vào nút Download ở trên
Tóm tắt nội dung tài liệu: Luận án Kết quả phẫu thuật dính khớp sọ đơn thuần ở trẻ em
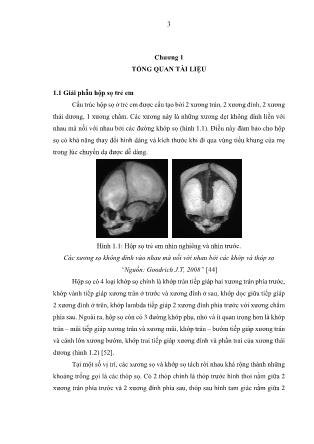
3 Chương 1 TỔNG QUAN TÀI LIỆU 1.1 Giải phẫu hộp sọ trẻ em Cấu trúc hộp sọ ở trẻ em được cấu tạo bởi 2 xương trán, 2 xương đính, 2 xương thái dương, 1 xương chẩm. Các xương này là những xương dẹt không dính liền với nhau mà nối với nhau bởi các đường khớp sọ (hình 1.1). Điều này đảm bảo cho hộp sọ có khả năng thay đổi hình dáng và kích thước khi đi qua vùng tiểu khung của mẹ trong lúc chuyển dạ được dễ dàng. Hình 1.1: Hộp sọ trẻ em nhìn nghiêng và nhìn trước. Các xương sọ không dính vào nhau mà nối với nhau bởi các khớp và thóp sọ “Nguồn: Goodrich J.T, 2008” [44] Hộp sọ có 4 loại khớp sọ chính là khớp trán tiếp giáp hai xương trán phía trước, khớp vành tiếp giáp xương trán ở trước và xương đính ở sau, khớp dọc giữa tiếp giáp 2 xương đính ở trên, khớp lambda tiếp giáp 2 xương đính phía trước với xương chẩm phía sau. Ngoài ra, hộp sọ còn có 3 đường khớp phụ, nhỏ và ít quan trọng hơn là khớp trán – mũi tiếp giáp xương trán và xương mũi, khớp trán – bướm tiếp giáp xương trán và cánh lớn xương bướm, khớp trai tiếp giáp xương đính và phần trai của xương thái dương (hình 1.2) [52]. Tại một số vị trí, các xương sọ và khớp sọ tách rời nhau khá rộng thành những khoảng trống gọi là các thóp sọ. Có 2 thóp chính là thóp trước hình thoi nằm giữa 2 xương trán phía trước và 2 xương đính phía sau, thóp sau hình tam giác nằm giữa 2 4 xương đính và xương chẩm. Ngoài ra, còn 2 thóp phụ là thóp trước - bên bao quanh bởi các xương trán - đính - thái dương - bướm và thóp sau - bên bao quanh bởi các xương thái dương - chẩm – chũm (hình 1.2) [52]. Hình 1.2: Giải phẫu hộp sọ trẻ em trên hình chụp cắt lớp 3 chiều (a: khớp trán, b: khớp vành, c: khớp dọc giữa, d: khớp lambda, e: khớp trai, f: thóp trước, g: thóp sau, h: thóp trước – bên, i: thóp sau – bên) “Nguồn: Hill, 2019” [52] 1.2 Quá trình tạo xương hộp sọ Những nghiên cứu mô học, người ta nhận thấy sự phát triển hộp sọ con người có cả hai quá trình tạo xương cơ bản [52]. Các xương ở vòm sọ (xương trán, đính, chẩm, phần trai xương thái dương) và các xương mặt (xương mũi, gò má, hàm trên, hàm dưới) được tạo xương từ màng. Các xương sàn sọ (xương sàng, xương bướm, xương đá) lại được tạo xương từ sụn [52]. Hình 1.3: Tạo xương của hộp sọ thai nhi 12 tuần tuổi Tạo xương từ sụn (nhuộm Alcian màu xanh) và tạo xương từ màng (nhuộm Alizarin màu đỏ) “Nguồn: Hill, 2019” [52] 5 Hầu hết hệ xương người (các xương dài và một số ít xương dẹt) được phát triển từ quá trình tạo xương từ sụn. Có một cấu trúc ở đầu xương gọi là sụn tiếp hợp có các nguyên bào sụn sẽ biệt hoá thành nguyên bào xương và phát triển thành các bè xương. Trong khi đó, quá trình tạo xương màng (đặc trưng của các xương dẹt) không có cấu trúc sụn tiếp hợp mà từ mô liên kết sợi bao quanh các khớp xương, các nguyên bào sợi này được di chuyển về phía bờ xương và biệt hoá thành nguyên bào xương và phát triển thành các bè xương [52]. Hình 1.4: Quá trình tạo xương màng của các xương dẹt hộp sọ “Nguồn: Hill, 2019” [52] 1.3 Mô học đường khớp sọ bình thường và trong bệnh lí dính khớp sọ Tại đường khớp sọ được bao quanh bởi màng xương phía trên, màng cứng phía dưới và mô liên kết sợi giàu mạch máu ở giữa (hình 1.5). Màng xương có hai lớp, lớp ngoài là mô sợi collagen, lớp trong có các tế bào trung mô rất quan trọng là tiền thân của các nguyên bào sợi và nguyên bào xương. Mô liên kết giàu mạch máu ở khoảng trống đường khớp giữa hai xương sọ cũng có những nguyên bào sợi tham gia biệt hoá thành nguyên bào xương. Các tế bào trung mô này sẽ di chuyển về phía bờ xương sọ để biệt hoá và phát triển các bè xương mới [89]. 6 Hình 1.5: Cấu trúc mô học đường khớp sọ bình thường “Nguồn: Regelsberger, 2012” [89] Nghiên cứu về những thay đổi của cấu trúc đường khớp sọ, Regelsberger nhận thấy ở trẻ bị DKS thì khoảng cách đường khớp bị thu hẹp lại, mô liên kết sợi ở giữa đường khớp bị giảm đáng kể và bị thay thế bằng mô xương đặc (hình 1.6) [89]. Hình 1.6: Khoảng cách đường khớp sọ bị thu hẹp trong dính khớp sọ Khoảng cách ở khớp sọ bình thường (hình a) so với dính khớp sọ (hình b); Mô liên kết sợi (nhuộm màu đỏ) ở khớp sọ bình thường (hình c) bị thay thế bởi mô xương đặc (nhuộm màu xanh) ở khớp sọ bị dính (hình d) “Nguồn: Regelsberger, 2012” [89] 1.4 Quá trình đóng các đường khớp và thóp sọ theo sinh lí Thời gian đóng các khớp sinh lí thay đổi tuỳ theo đường khớp. Tại các đường khớp, khi xương sọ phát triển quanh đường khớp sẽ tạo thành những chồi xương cài vào nhau như hình răng lược và các xương này thường chỉ bắt đầu dính vào nhau sau 2 – 4 tuổi. Ngoại trừ ở khớp trán bắt đầu dính sớm nhất từ sau 2 – 3 tháng tuổi. Quá trình dính khớp sọ sinh lí sẽ tiếp tục mạnh mẽ cho đến tuổi dậy thì và chúng chỉ thật sự dính chắc chắn vào nhau như một khối sau 20 tuổi (bảng 1.1) [35],[45]. 7 Bảng 1.1: Thời gian bắt đầu dính khớp sọ theo sinh lí Đường khớp Số lượng Thời gian dính khớp sinh lí (tháng tuổi) Khớp trán 1 2 Khớp dọc giữa 1 22 Khớp khớp vành 2 24 Khớp khớp lambda 2 26 Khớp trán – mũi 1 68 Khớp trán – bướm 2 22 Khớp trai 2 35 – 39 “Nguồn: Furuya, 1984” [35] Hộp sọ gồm có 6 thóp: 1 thóp trước, 1 thóp sau, 2 thóp trước – bên và 2 thóp sau – bên. Thóp trước có dạng hình thoi nằm giữa 2 xương trán phía trước và 2 xương đính phía sau. Thóp trước lớn nhất, kích thước khoảng 2,5 x 4cm và sẽ đóng hoàn toàn sau sanh khoảng 24 tháng. Thóp sau hình tam giác nằm giữa xương chẩm và 2 xương đính, kích thước nhỏ hơn rất nhiều và sẽ đóng sớm nhất sau sanh khoảng 3 tháng tuổi. Các thóp trước – bên và sau – bên rất nhỏ, khó sờ thấy, thời gian đóng các thóp này rất thay đổi sau 6 – 24 tháng tuổi (bảng 1.2) [35]. Bảng 1.2: Thời gian đóng thóp sọ theo sinh lí Thóp sọ Số lượng Thời gian đóng thóp (tháng tuổi) Thóp trước 1 24 Thóp sau 1 3 Thóp trước – bên 2 6 – 24 Thóp sau – bên 2 6 – 24 “Nguồn: Furuya, 1984” [35] 1.5 Sự phát triển về kích thước não bộ và chu vi hộp sọ Chính nhờ các xương sọ không dính vào nhau nên hộp sọ của thai nhi và não bộ trẻ em phát triển lớn dần theo thời gian. Sự phát triển của não bộ về mặt kích thước sẽ thúc đẩy cho sự phát triển của hộp sọ trong suốt thai kì và những năm đầu sau sanh. 8 Quá trình này tăng mạnh nhất trong suốt thai kì và một năm đầu tiên sau sanh. Trọng lượng não sau sanh chỉ khoảng 350 gr nhưng sau 1 năm đầu đã đạt 900 gr bằng 75% so với người trưởng thành (1250 – 1400 gr). Đến 3 tuổi đạt 1200 gr bằng 90% người trưởng thành. Sau đó trọng lượng não sẽ tăng chậm dần và đạt 95% so với người lớn lúc 5 - 6 tuổi, và đạt tối đa 100% khi đến tuổi dậy thì 10 – 12 tuổi [122] (biểu đồ 1.1). Biểu đồ 1.1: Phát triển trọng lượng não bộ trong thai kì và sau sanh “Nguồn: Tổ chức y tế thế giới , 2007” [122] Biểu đồ 1.2: Phát triển chu vi vòng đầu trẻ em sau sanh “Nguồn: Tổ chức y tế thế giới, 2007” [122] 9 Trong khi đó, kích thước hộp sọ trẻ em cũng sẽ tăng tương ứng với kích thước của não bộ. Chu vi vòng đầu trẻ lúc mới sanh khoảng 33 – 35 cm, sẽ tăng rất nhanh 2 cm/tháng trong 3 tháng đầu, 1 cm/tháng trong 3 tháng tiếp, 0,5 cm/tháng trong 6 tháng tiếp theo và đạt 45cm sau 1 năm. Sau đó vòng đầu sẽ tăng chậm dần đến 6 tuổi thì đạt 50 cm so với người trưởng thành 52 – 53 cm. Như vậy, vòng đầu sẽ tăng nhanh nhất trong 1 năm đầu tiên, tăng chậm dần đến 6 tuổi, sau 6 tuổi thì tăng không đáng kể (biểu đồ 1.2) [122]. Trong trường hợp bình thường, sự phát triển của bộ não đã tạo một áp lực dương liên tục lên đường khớp sọ, kích thích quá trình di chuyển và biệt hoá của nguyên bào xương qua đó kích hoạt quá trình tạo xương. Và như vậy, hộp sọ phát triển được là nhờ áp lực từ bên trong của não bộ. Trường hợp bệnh lí xảy ra khi não bộ kém phát triển (làm mất áp lực dương từ bên trong) hoặc có lực từ bên ngoài tác động lên hộp sọ hoặc do chính các bất thường của đường khớp làm cho quá trình tạo xương sọ bị ức chế (hình 1.7) [106]. Hình 1.7: Các yếu tố ảnh hưởng quá trình tạo xương sọ tại đường khớp “Nguồn: Stephen, 2015” [106] 1.6 Dị tật dính khớp sọ Dị tật DKS được định nghĩa là tình trạng dính bất thường của các đường khớp sọ, gây hạn chế sự phát triển của xương sọ ở hai bên đường khớp và gián tiếp ảnh hưởng đến sự phát triển của nhu mô não ngay bên dưới [45],[63]. Đây là một dị tật bẩm sinh, xảy ra từ trước sanh và gây nên những biến dạng của hộp sọ sau sanh. Trước kia, người ta còn gọi là tật hẹp hộp sọ. Tuy nhiên, điều này chỉ đúng trong 10 trường hợp dính nhiều khớp sọ hoặc toàn bộ khớp sọ. Trong đa số trường hợp DKS không gây hẹp hộp sọ mà chỉ gây biến dạng hộp sọ [40],[51]. Tần suất chung trong dân số 0,6 – 1/1000 trẻ [45],[51],[63]. Có hai cơ chế chính gây ra dính khớp sọ. DKS nguyên phát là do bệnh lí của chính đường khớp sọ gây ra, những bất thường di truyền học được phát hiện trong 5 – 15% trường hợp. DKS thứ phát là do hậu quả của các bệnh lí khác làm cho não bộ không tiếp tục phát triển nữa (như teo não gây tật đầu nhỏ, hội chứng dẫn lưu quá mức trong bệnh đầu nước...) nên không tạo được áp lực làm cho hộp sọ phát triển, về sau gây chồng khớp sọ. Ngoài ra, những trường hợp đầu bị méo do tư thế nằm có thể gây ra biến dạng hộp sọ giống như dính khớp sọ nhưng các khớp sọ hoàn toàn bình thường. Chỉ có DKS nguyên phát mới được xem là DKS thật sự [45],[63]. Theo Renier có hai cách phân loại DKS [90]. Một là, dựa trên số lượng khớp sọ bị dính gồm: dính một khớp (hay DKS đơn giản) và dính nhiều khớp (hay DKS phức tạp). Hai là, dựa trên có hay không có dị tật cơ quan khác kèm theo gồm: DKS đơn thuần nghĩa là chỉ có bất thường của hộp sọ (còn gọi là DKS không có hội chứng) và các hội chứng DKS khi có kèm theo bất thường cơ quan khác của vùng hàm mặt, tứ chi, cột sống, hẹp đường hô hấp, dị tật hệ thần kinh trung ương, tim mạch, tiêu hoá... Tuỳ vào các dị tật kèm theo mà đã có nhiều hội chứng DKS được mô tả [39],[45],[63]. Nguyên nhân của DKS hiện nay vẫn còn chưa rõ [45],[63]. Có nhiều yếu tố liên quan như những bất thường của thai kì: mẹ hút thuốc hay uống thuốc trong thời kì mang thai (Valproate, Phenytoin, Methotrexate...), ngôi thai bất thường, song thai, thiểu ối, thai bị đa dị tật, các rối loạn chuyển hoá hay bệnh lí huyết học, tiền sử gia đình bị DKS... Ngày nay, các bất thường di truyền học (đột biến nhiễm sắc thể và gen) được tìm thấy trong 5 – 15% trường hợp DKS [63],[106]. 1.7 Định luật Virchow và các kiểu biến dạng dính khớp sọ Năm 1851, Virchow, một nhà giải phẫu học người Đức, từ những quan sát thực nhiệm đã đưa ra giả thuyết là bình thường xương sọ sẽ phát triển theo hướng vuông góc với các đường khớp (hình 1.8). Khi có một đường khớp sọ bị dính bất 11 thường thì xương sọ hai bên đường khớp sẽ không phát triển được theo hướng vuông góc mà phát triển theo hướng song song với đường khớp đó. Sau này, được gọi là “định luật Virchow”. Kết quả là hình dạng đầu của trẻ sẽ bị kéo dài theo một hướng nào đó mà không còn hài hoà như bình thường [15],[63]. Hình 1.8: Mô hình phát triển xương sọ bình thường theo “định luật Virchow” “Nguồn: James Tait Goodrich,2008” [44] Virchow cũng là người đầu tiên dùng thuật ngữ DKS để mô tả các bệnh lí này. Định luật của Virchow có thể lí giải được khá nhiều kiểu biến dạng DKS khác nhau (hình 1.9). Tuy nhiên, định luật Virchow không thể giải thích được hết các biến dạng bù trừ kèm theo hoặc biến dạng có liên quan đến vùng sàn sọ [37],[63]. Hình 1.9: Các kiểu biến dạng cơ bản do dính khớp sọ đơn thuần “Nguồn: James Tait Goodrich, 2008” [44] 12 1.8 Phân loại dính khớp sọ đơn thuần 1.8.1 Dính khớp dọc giữa Dính khớp dọc giữa chiếm 50 – 60% trong DKS đơn thuần. Đây là loại DKS phổ biến nhất và thường gặp ở bé trai. Tần suất 1/5.000 trẻ. Tỉ lệ nam/nữ = 3/1 [63]. Theo định luật Virchow khi khớp dọc giữa bị dính thì hai xương đính hai bên sẽ bị hạn chế phát triển. Ngược lại do sự phát triển bù trừ thứ phát của hai khớp vành và hai khớp lambda sẽ làm cho phần xương trán và xương chẩm phát triển quá mức về phía trước và phía sau hộp sọ làm cho đầu trẻ biến dạng kéo dài song song với khớp dọc giữa. Đặc trưng của tật dính khớp dọc giữa là đầu sẽ dài theo chiều trước sau và thu hẹp chiều ngang nên được gọi là tật đầu dài (hình 1.10) [39],[61]. Hình 1.10: Dính khớp dọc giữa gây tật đầu dài hay đầu hình thuyền “Nguồn: Kabani, 2004” [61] Đường khớp dọc giữa bị dính tạo thành một gờ xương lớn nhô cao dọc theo giữa đỉnh đầu có thể nhìn hay sờ thấy. Xương trán và xương chẩm sẽ phát triển quá mức tạo thành hai ụ nhô ra trước và ra sau. Khi nhìn nghiêng đầu trẻ rất dài và có hình dạng giống chiếc thuyền (với mũi thuyền ở trước trán và đuôi thuyền ở sau chẩm) nên còn được gọi là tật đầu hình thuyền (hình 1.11) [39],[61]. Hình 1.11: Dính khớp dọc giữa gây đầu hình thuyền “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 13 1.8.2 Dính khớp vành một bên Dính khớp vành một bên chiếm khoảng 20% trong DKS đơn thuần. Đây là loại DKS phổ biến thứ hai sau dính khớp dọc giữa. Tần suất 1/11.000 trẻ. Tỉ lệ nam/nữ =1/1–2 [63]. Khi dính khớp vành một bên sẽ gây hạn chế phát triển của xương trán và xương đính bên khớp vành bị dính làm cho vùng trán cùng bên bị dẹt lại. Trong khi đó, sự phát triển bù trừ của khớp vành bên đối diện sẽ làm ụ trán đối bên nhô ra trước quá mức (hình 1.12). Phần cung mày bên bị dính khớp sẽ bị dẹt, chếch lên trên và ra ngoài gọi là dấu hiệu mắt chú hề “Harlequin” (hình 1.13). Sàn sọ trước bên dính khớp bị ngắn lại chiều trước sau trong khi đối bên bị kéo dài ra. Nhìn từ trên xuống đầu bị mất đối xứng phía trước nên gọi là tật đầu dẹt phía trước một bên [39],[45],[61]. Tình trạng tiến triển nặng hơn sẽ làm cho lệch trục đầu – mặt. Mũi và cằm có khuynh hướng bị lệch sang bên dính khớp. Đầu cũng sẽ nghiêng về bên dính khớp vành bị dính (hình 1.13) [44]. Hình 1.12: Dính khớp vành một bên gây tật đầu dẹt phía trước “Nguồn: Kabani, 2004” [61] Hình 1.13: Dính khớp vành bên trái và dấu hiệu “Harlequin” bên trái “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 14 1.8.3 Dính khớp vành hai bên Dính khớp vành hai bên chỉ chiếm khoảng 10 – 20% trong DKS đơn thuần. Thường gặp trong các hội chứng DKS. Theo định luật Virchow, khi bị dính khớp vành hai bên làm cho đầu sẽ phát triển theo hướng song song với hai khớp vành nên kéo dài chiều ngang của hộp sọ. Hai xương trán không phát triển ra trước được làm rút ngắn chiều trước sau của hộp sọ. Sàn sọ trước cũng bị ngắn chiều trước sau và rộng chiều ngang. Hộp sọ thường bị đẩy lên cao, phần trên vùng trán bị nhô ra trước do khớp trán phát triển bù trừ. Khi nhìn từ trên xuống đầu bị ngắn lại theo chiều trước sau nên gọi là tật đầu ngắn (hình 1.14) [39],[45],[61]. Ngoài ra, hai cung mày cũng bị dẹt lại, chếch lên trên và ra ngoài, gọi là dấu mắt chú hề “Harlequin” hai bên. Hai hốc mắt thường ngắn làm cho hai nhãn cầu có khuynh hướng lồi ra ngoài. Một số trườn ... c BS Chẩn đoán hình ảnh, chúng tôi sử dụng phần mềm lưu trữ hệ thống và truyền hình ảnh PACS để đo trực tiếp các chỉ số hộp sọ. Hình tái tạo hộp sọ 3 chiều còn được sử dụng để phác thảo kế hoạch cắt sọ và tạo hình trước mổ (hình 2.1). • Tính thể tích nội sọ bằng phần mềm OsiriX. Chúng tôi sử dụng nguồn dữ liệu từ hệ thống PACS và nhập vào phần mềm y khoa OsiriX để vẽ bề mặt nội sọ, tái tạo hình ảnh 3 chiều và tính thể tích nội sọ (hình 2.2). • Hình chụp CLVT còn dùng để loại trừ có bất thường nhu mô não, đầu nước, dị dạng Chiari hay bất thường cấu trúc xương phức hợp chẩm – cổ (hay gặp trong hội chứng DKS và DKS phức tạp). • Chúng tôi không chụp XQ sọ vì giá trị chẩn đoán thấp, cũng như không chụp hình CHT thường qui trong DKS đơn thuần nếu không nghi ngờ BN có các dị tật khác trên hình CLVT. - Gây mê hồi sức • BN cần làm các xét nghiệm tiền phẫu: huyết đồ, chức năng đông máu, đường huyết, chức năng gan – thận, điện giải đồ, điện tim, XQ phổi. • Đánh giá khả năng đặt nội khí quản (NKQ) khó và nhu cầu truyền máu trong mổ (BN bị DKS phức tạp hoặc cần tạo hình rộng hộp sọ). 43 Hình 2.1: Đo các chỉ số và tái tạo hộp sọ 3 chiều bằng phần mềm PACS Hàng trên: Đo các chỉ số hộp sọ bằng phần mềm PACS Hàng dưới: Phác thảo các đường cắt sọ và phương pháp tạo hình trước mổ “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” Hình 2.2: Vẽ, tái tạo 3 chiều bề mặt nội sọ và tính thể tích nội sọ bằng phần mềm OsiriX. “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 44 2.4.2 Tiến hành phẫu thuật 2.4.2.1 Gây mê BN Tại BV Nhi Đồng 2, để gây mê cho BN DKS các BS gây mê sẽ thiết lập 1 đường truyền TM trung tâm (thường chọn TM đùi) và 1 đường TM ngoại biên đủ lớn để đáp ứng nhu cầu truyền máu thể tích lớn khi có mất máu cấp. Cần tránh sử dụng TM cảnh trong vì rất dễ bị hư do đầu BN bị xoay trong lúc tạo hình. Sau khi khởi đầu mê, BN được đặt NKQ với kích cỡ phù hợp. Trường hợp mổ tư thế nằm sấp, chúng tôi chọn ống NKQ lò xo để tránh bị gập ống. NKQ được gắn với phin lọc để làm ấm không khí và lọc vi khuẩn trong đường thở tránh lây nhiễm chéo. Dán cố định chắc chắn ống NKQ vì trong lúc tạo hình phẫu thuật viên thường hay xoay đầu BN rất dễ gây tuột ống [46]. Chúng tôi đặt catheter theo dõi HAĐM xâm lấn thường qui và xét nghiệm khí máu ĐM trong mổ. Các thông số khí máu được duy trì ở mức bình thường (PaO2 = 80 – 100 mmHg, PaCO2 = 35 – 45 mmHg, SaO2 = 95 – 100%, pH = 7,35 – 7,45, HCO3¾ = 22 – 26 mEq/l, Hb = 12 – 17,5 g/dl) [83],[111]. Giữ huyết áp (HA) ổn định, điều chỉnh rối loạn thăng bằng kiềm – toan nếu có. Tránh tình trạng ứ CO2 hay giảm O2 dễ gây TALNS và thiếu oxy não. Chỉ định truyền máu khi Hb < 9 g/dl hay Hct < 25% [46]. Chúng tôi giữ ấm BN bằng máy thổi hơi ấm, đắp thêm mềm, tấm sưởi. Điều chỉnh nhiệt độ phòng mổ không quá lạnh (> 240 C). Theo dõi thân nhiệt BN bằng nhiệt kế cảm biến qua đường miệng hay hậu môn, không để BN bị hạ thân nhiệt. Ủ ấm dịch truyền, chế phẩm máu trước khi truyền. Đặt ống thông tiểu thường qui để theo dõi lưu lượng nước tiểu trong mổ. Bảo vệ giác mạc bằng thuốc kem Tetracycline 1% và dán kĩ hai mắt bằng băng keo chống thấm trước khi rữa và sát trùng da. Những trường hợp BN bị lồi mắt nhiều hay cần tạo hình vùng trán - ổ mắt, chúng tôi thường khâu mí mắt tạm thời bằng chỉ Prolene 5.0 và sẽ cắt chỉ ngay khi kết thúc PT. 45 2.4.2.2 Kê tư thế BN Kê tư thế BN tuỳ thuộc vào vị trí cần tạo hình. BN nằm ngữa nếu tạo hình vùng trán – đính, nằm sấp nếu tạo hình vùng chẩm và tư thế nhân sư (nằm sấp, đầu ngữa tối đa) nếu cần tạo hình toàn bộ hộp sọ (hình 2.3). Tránh tư tế nhân sư nếu BN có bất thường xương vùng chẩm – cổ do nguy cơ tổn thương tuỷ cổ. Chúng tôi dùng giá đỡ đầu bằng Silicon mềm có thể điều chỉnh kích thước cho phù hợp. Tránh gây chèn ép trực tiếp hai mắt khi kê BN nằm sấp. Hình 2.3: Tư thế bệnh nhân trong mổ Hàng trên: Nằm ngữa Hàng giữa: Nằm sấp Hàng dưới: Nhân sư “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 46 2.4.2.3 Rạch da và bộc lộ hộp sọ Chúng tôi thường vẽ đường rạch da theo hình ziczac vì khả năng co giãn tốt và ít để lại sẹo lớn như đường thẳng thông thường [63]. Đường rạch da qua cân galea nối từ đỉnh vành tai bên này sang bên kia, ở sau khớp vành 2 – 3 cm. Bóc tách lớp mô liên kết lỏng lẻo dưới da. Khi bóc tách vạt da phía trước cần thận trọng tránh gây tổn thương TK trên ổ mắt. Hai vạt da sẽ được kéo ra trước và sau để bộc lộ hộp sọ. Màng xương được cắt ở vị trí các đường khớp và lật về các hướng trán, thái dương hay chẩm (hình 2.4). Cầm máu bề mặt xương sọ bằng sáp. Tuỳ theo qui mô tạo hình mà chúng tôi sẽ bộc lộ ½ hộp sọ (từ sau khớp vành 2 cm đến vùng trán - ổ mắt), 2/3 hộp sọ (từ khớp lambda đến vùng trán - ổ mắt), toàn bộ hộp sọ (từ trán - ổ mắt đến hết vùng chẩm). Hình 2.4: Đường rạch da, bóc tách lớp dưới da, màng xương “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” Dựa vào hình phác thảo các đường cắt sọ trên hình CLVT, chúng tôi sẽ vẽ lại trực tiếp trên hộp sọ BN. Sử dụng máy khoan, cắt sọ cao tốc (60.000 – 80.000 vòng/phút) với bộ mũi mài, cắt, cưa tịnh tiến để mở sọ (hình 2.5). Chúng tôi tạo các lổ khoan sọ bằng mũi mài. Bóc tách màng cứng bằng dụng cụ Penfield. Tiến hành cắt sọ dọc theo các đường đã vẽ (hình 2.6). 47 Tuỳ theo kiểu hình DKS và tuổi BN, chúng tôi sẽ nắn chỉnh và tạo hình lại hộp sọ theo các phương pháp khác nhau. Cuối cùng các mảnh xương sẽ được cố định lại bằng nẹp vít tự tiêu (các loại nẹp này sẽ tự tan sau 6 – 12 tháng) (hình 2.5). Khâu màng xương bằng chỉ Vicryl 3.0. Vết mổ sẽ được đóng theo trình tự các lớp dưới da bằng chỉ Vicryl 3.0 và lớp da bằng chỉ Nylon 4.0. Hình 2.5: Bộ dụng cụ tạo hình sọ mặt “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” Hình 2.6: Hình phác thảo đường cắt sọ trước mổ và thực tế trong mổ “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 2.4.2.4 Tạo hình dính khớp dọc giữa Ở trẻ < 12 tháng chúng tôi sử dụng phương pháp tạo hình theo kĩ thuật Pi “π” cải tiến. Hộp sọ sẽ được bộc lộ phía trước với toàn bộ vùng trán – đính cho đến trước khớp lambda, không cần bộc lộ đến trần ổ mắt (để tránh tổn thương dây TK V1) và phần sọ chẩm ở phía sau. Toàn bộ đường khớp vành sẽ được cắt bỏ rộng qua mỗi bên đường khớp 1 – 1,5 cm. Hai mảnh xương đính hai bên cũng sẽ được cắt dọc theo hai bên khớp dọc giữa 1 – 1,5 cm. Các đường cắt này sẽ nối với nhau tạo thành chữ Pi “π” (hình 2.7). 48 Xương đính hai bên được cắt những đường dọc song song xuống tới khớp trai xương thái dương tạo thành 4 mảnh xương nhỏ song song tạo thuận lợi cho việc nắn chỉnh. Sử dụng kiềm nắn xương của Tessier để nắn chỉnh các mảnh xương đính này ra ngoài để tăng đường kính ngang của hộp sọ đồng thời tạo độ cong hài hoà của vòm sọ. Nếu xương trán bị phát triển ra trước quá mức thì sẽ cắt thêm xương trán hai bên thành hình nan hoa và nắn chỉnh ra hai bên để làm giảm ụ nhô phía trước (hình 2.7). Hình 2.7: Tạo hình dính khớp dọc giữa với kĩ thuật Pi “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” Ở trẻ lớn > 12 tháng, xương sọ dày, cứng hoặc có các biến dạng quá mức về phía ụ trán và ụ chẩm, chúng tôi thực hiện tạo hình 2/3 trước hoặc toàn bộ hộp sọ (nếu ụ chẩm bị biến dạng quá mức). Một mảnh sọ đính lớn trên đường giữa từ khớp vành đến khớp lambda, rộng khoảng 6 – 8 cm được cắt ra. Chảy máu từ bề mặt màng cứng trên xoang tĩnh mạch dọc trên sẽ được xử lí bằng đắp Surgicel hoặc Spongel và gạc ướt. Cầm máu bề mặt màng cứng bằng đầu đốt lưỡng cực nhưng tránh đốt trực tiếp trên xoang TM vì nguy cơ gây thủng xoang. Cách cắt những vạt xương đính, trán và chẩm tương tự như mô tả của Epstein đã trình bày (hình 2.8, 2.9). 49 Chúng tôi cắt mảnh sọ đính theo hình ziczac rồi tách xương ra hai bên để che chổ khuyết ở đường giữa (hình 2.8). Phần xương sọ trán và chẩm được cắt theo hình nan hoa rồi nắn chỉnh mở rộng sang hai bên để làm giảm ụ nhô ở trán, chẩm. Để tăng ĐK ngang hộp sọ, chúng tôi cắt phần xương sọ đính – thái dương thành những đường dọc rồi mở rộng sang hai bên (hình 2.9). Cuối cùng cố định mảnh sọ đính giữa về vị trí cũ sau khi đã tạo hình hoàn chỉnh (hình 2.8, 2.9). Hình 2.8: Tạo hình 2/3 hộp sọ cho dính khớp dọc giữa “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 50 Hình 2.9: Tạo hình toàn bộ hộp sọ cho dính khớp dọc giữa “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 2.4.2.5 Tạo hình dính khớp vành một bên Chúng tôi thực hiện PT mở rộng trán - ổ mắt cho tật dính khớp vành một và hai bên. Tách màng xương từ khớp vành đến trần ổ mắt. Bóc tách nhẹ nhàng nhánh TK V1 ra khỏi lổ trên ổ mắt. Đôi khi cần phải đục xương xung quanh lổ trên ổ mắt để giải phóng cho TK V1 (hình 2.1). Nên sử dụng kính lúp và tăng cường ánh sáng bằng đèn đội đầu (nếu có) để bóc tách màng xương liên tục xuống lớp cân quanh ổ mắt ở thành trong, thành ngoài và trần ổ mắt. Cẩn thận không làm rách lớp cân quanh ổ mắt để tránh nguy cơ tổn thương tuyến lệ (ở phía ngoài trần ổ mắt) và lệ quản (ở thành trong ổ mắt) (hình 2.10). Sau khi mở nắp sọ trán hai bên, màng cứng được tách ra khỏi sàn sọ trước và giữa. Chú ý cánh bé xương bướm bên bị DKS thường rất dày và dính rất chắc nên bóc tách dễ rách màng cứng. Sau khi được giải phóng hoàn toàn khỏi màng cứng ở trên và lớp cân quanh ổ mắt ở dưới, mảnh xương trán - ổ mắt sẽ được cắt rời ra bằng cưa tịnh tiến. Cần che chắn nhãn cầu kĩ trong lúc cắt nhưng tránh đè ép quá mức có thể gây phản xạ mắt – tim và tổn thương nhãn cầu. Mảnh trán - ổ mắt sau khi lấy ra ngoài sẽ được cắt những đường dọc ở mặt sau và nắn lại cho cân đối hai bên. Phía 51 bên dị dẹt được đưa ra trước 1 – 1,5 cm rồi cố định vào hộp sọ. Mảnh xương trán cũng được nắn chỉnh lại hài hoà hai bên và cố định vào mảnh trán - ổ mắt (hình 2.10). Hình 2.10: Cắt mảnh trán - ổ mắt và tạo hình dính khớp vành một bên “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 52 2.4.2.6 Tạo hình dính khớp vành hai bên Phần bóc tách, cắt mảnh sọ trán và mảnh trán - ổ mắt hai bên giống như được mô tả ở trên. Xương trán cũng được cắt và nắn chỉnh lại cho cân đối. Phần xương đính phía sau được cắt thêm thành những mảnh xương nhỏ và mở rộng ra. Toàn bộ phần xương trán và mảnh trán - ổ mắt được đặt lại và đưa ra phía trước 1 – 1,5 cm so với ban đầu để làm tăng đường kính trước – sau hộp sọ. Chúng tôi không chỉnh tật hai mắt xa nhau (nếu có) trong lúc mở rộng trán ổ - mắt vì PT này cần phải chờ thời gian cho xương hàm – mặt phát triển hoàn chỉnh (6 – 8 tuổi) trong khi thời điểm cho PT mở rộng trán - ổ mắt khá sớm 9 – 12 tháng tuổi [10],[70]. Hình 2.11: Tạo hình dính khớp vành hai bên “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 53 2.4.2.7 Tạo hình dính khớp trán Phần sọ trán hai bên sẽ được cắt ra từ sau khớp vành 1cm. Phần gờ xương nhô cao chỗ khớp trán bị dính được cắt bỏ đi. Hai xương trán sẽ được cắt các rãnh theo hình nan hoa và được nắn chỉnh để mất đi góc nhọn của hình tam giác ban đầu. Mảnh xương trán - ổ mắt được cắt và lấy ra tương tự như mô tả ở trên. Cắt bỏ phần góc nhọn và nắn thẳng phần xương trần ổ mắt ra trước để xoá góc nhọn. Phần xương thái dương và xương đính cũng được cắt các rãnh nhỏ và nắn chỉnh cho rộng ra để xoá phần hõm vào chỗ tiếp hợp trán – bướm – thái dương. Các mảnh xương trán - ổ mắt và xương trán hai bên được đặt và cố định lại sau khi đã được nắn chỉnh hoàn chỉnh. Hình 2.12: Tạo hình dính khớp trán và mảnh trán - ổ mắt “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 2.4.2.8 Tạo hình dính khớp lambda Chúng tôi thường cắt một mảnh xương đính rộng 1,5 - 2 cm ở sau khớp vành. Xương đính - chẩm phía sau được cắt ra cho đến bờ trên ụ chẩm ngoài. Mảnh xương này sẽ được nắn chỉnh từ bên ngoài với đường cắt hình nan hoa và mở rộng sang hai bên cho cân đối. Mảnh xương đính sẽ được xoay ngang 90 độ ra sau và cố định vào xương vùng hố sau. Cuối cùng là cố định phần xương đính – chẩm vào vị trí cũ sau khi đã nắn chỉnh cân đối. 54 Hình 2.13: Tạo hình dính khớp lambda “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 2.4.2.9 Tạo hình dính nhiều khớp sọ Trong trường hợp dính nhiều khớp sọ thì tuỳ theo vị trí đường khớp dị dính và kiểu hình biến dạng mà chúng tôi áp dụng phương pháp tạo hình phù hợp. Nếu dính khớp dọc giữa kèm dính khớp vành hay khớp trán cần mở rộng trán ổ mắt phối hợp với 2/3 trước hộp sọ. Nếu dính khớp lambda với khớp dọc giữa (kiểu Mercedes – Benz) cần mở rộng 2/3 sau hộp sọ. Nếu dính khớp vành và khớp trán phải mở rộng trán - ổ mắt [24],[34],[118]. 55 Hình 2.14: Tạo hình dính khớp dọc giữa + khớp vành phải “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” 2.4.3 Chỉ định, thời điểm và chọn lựa các phương pháp phẫu thuật Chúng tôi chỉ định PT tạo hình cho tất cả trẻ bị DKS đơn thuần vì đây là dị tật gây mất thẩm mĩ vùng đầu – mặt tiến triển ngày càng nặng dần và nguy cơ ảnh hưởng chức năng TK sau này nếu không được điều trị. Thời điểm PT tuỳ thuộc chủ yếu vào kiểu hình DKS. Tuy nhiên, cần cân nhắc giữa lợi ích và nguy cơ cuộc mổ vì hầu hết các PT tạo hình sọ mặt đều gây mất máu 56 nhiều, thời gian mổ kéo dài. Do đó, chúng tôi không PT tạo hình cho trẻ nhỏ < 3 tháng tuổi. Chúng tôi chọn lựa thời điểm PT tạo hình lí tưởng cho DKS đơn thuần theo khuyến cáo của “Hội phẫu thuật sọ – mặt thế giới” năm 2015 và “Hội phẫu thuật thần kinh nhi Hoa Kì” năm 2019 là từ 6 – 12 tháng tuổi [70],[87]. Khi BN > 12 tháng tuổi, chúng tôi chọn lựa tạo hình rộng 2/3 hay toàn bộ hộp sọ để điều chỉnh hết các biến dạng thứ phát. Những trường hợp có TALNS rất sớm do dính nhiều khớp hoặc toàn bộ hộp sọ, PT được lựa chọn là mở rộng sọ phía sau từ lúc 3 – 6 tháng tuổi để làm giảm ALNS trước khi cần tạo hình hoàn chỉnh (bảng 2.1). Bảng 2.1: Thời điểm và chọn lựa phương pháp phẫu thuật Kiểu hình Tuổi Phương pháp tạo hình Dính khớp dọc giữa 6 – 12 tháng 12 – 36 tháng > 36 tháng Kĩ thuật “Pi”cải tiến Tạo hình 2/3 trước Toàn bộ hộp sọ Dính khớp vành 9 – 12 tháng Mở rộng trán – ổ mắt Dính khớp trán 9 – 12 tháng Mở rộng trán – ổ mắt Dính khớp lambda 9 – 12 tháng Mở rộng sọ phía sau Dính nhiều khớp sọ -Khớp trán + dọc giữa -Khớp vành + dọc giữa -Khớp lambda + dọc giữa -Khớp trán + vành 2 bên 9 – 12 tháng Mở rộng trán – ổ mắt + Tạo hình 2/3 trước hộp sọ Tạo hình 2/3 sau hộp sọ Mở rộng trán – ổ mắt TALNS sớm do dính nhiều khớp hay toàn bộ hộp sọ 3 – 6 tháng Mở rộng sọ phía sau 106 tháng tuổi. Sau 3 năm theo dõi, vòng đầu BN không thay đổi so với 1 năm trước đó. BN xuất hiện thêm dấu hiệu phù gai thị hai bên mà trước đó hoàn toàn không có. Khi chụp hình CLVT cho thấy bị DKS tái phát, có dấu hiệu “dấu ấn ngón tay” lan toả nhiều nơi gợi ý TALNS muộn sau mổ. Chúng tôi quyết định mổ lại mở rộng hộp sọ để điều trị TALNS (hình 3.17). Hình 3.17: Dính khớp sọ tái phát sau mổ 3 năm gây TALNS với dấu ấn ngón tay lan toả “Nguồn: Hình chụp tại BV Nhi Đồng 2, 2019” Trước mổ Sau mổ 1 tháng Sau mổ 3 năm
File đính kèm:
 luan_an_ket_qua_phau_thuat_dinh_khop_so_don_thuan_o_tre_em.pdf
luan_an_ket_qua_phau_thuat_dinh_khop_so_don_thuan_o_tre_em.pdf SCAN - ĐẶNG ĐỖ THANH CẦN.pdf
SCAN - ĐẶNG ĐỖ THANH CẦN.pdf TTLA - ĐẶNG ĐỖ THANH CẦN.pdf
TTLA - ĐẶNG ĐỖ THANH CẦN.pdf

